Introdução
A
ATM (articulação temporomandibular) é formada pelo osso temporal do
crânio com a mandíbula, constituída pelo disco articular, tecido
retrodiscal (zona bilaminar), membrana sinovial, cartilagem articular,
cápsula articular e superfície articular, que é formada pelo côndilo da
mandíbula e a fossa mandibular do osso temporal.
Na
coordenação entre os componentes em sua posição postural, sem
interferência da condição oclusal, o côndilo é estabilizado por uma
contração moderada de alguns músculos, que caracteriza a tonicidade
normal do sistema. Os principais músculos envolvidos nesta condição são:
temporais (que posicionam os côndilos superiormente na fossa), os
masseteres e os pterigóides mediais, ântero-superiormente e os
pterigóideos laterais inferiores que posicionam os côndilos
horizontalmente na parede posterior da eminência articular.
A
contração moderada e integrada nesses músculos proporciona a posição de
melhor estabilidade para os componentes intra-articulares, a partir da
qual, se inicia os movimentos mandibulares. Devido a flexibilidade
dessas articulações, a mandíbula pode ser movimentada suavemente para
cima, para baixo e para os lados, permitindo a mastigação, a fala, o
bocejo e a deglutição.
A ATM pode ser facilmente palpada pelo terapeuta durante o movimento.

Biomecânica da ATM
Segundo
OKESSON (1992), a articulação temporomandibular é sem dúvida a
articulação mais complexa do corpo. Ela produz um movimento de dobradiça
em um só plano e dessa forma pode ser considerada uma articulação
ginglemoidal. Entretanto, ao mesmo tempo proporciona movimentos de
deslize, o que classifica a articulação como artroidal.
Tecnicamente
considerada uma articulação ginglemoartroidal (movimento de rotação e
translação). A ATM é formada pelo côndilo mandibular que se articula na
fossa mandibular do osso temporal. Entre esses dois ossos para que não
se articulem diretamente está o disco articular. Funcionalmente, é
classificada como triaxial por realizar movimentos em torno dos eixos
sagital, horizontal e longitudinal.
Abaixamento e elevação da mandíbula -
o movimento se inicia com a rotação pura do côndilo, depois para
continuar a abertura a rotação ocorre juntamente com a translação. A
depressão da mandíbula é feita pelos pterigóideos laterais ajudados pelo
digástrico. Na abertura da boca, o osso hióide se mostra pouco, os
músculos gêniohióide e milohióide fazem ponto fixo nele, para colaborar
com o digástrico no abaixamento da mandíbula.
Na elevação os músculos atuantes são: masséter, pterigóide medial e temporal.
Movimento de protrusão e retrusão -
a protrusão simétrica da mandíbula é efetivada pelos músculos
pterigóides laterais a partir dos músculos elevadores, principalmente o
temporal, como coadjuvante desse movimento, no sentido de manter a
mandíbula elevada enquanto ela se desloca para frente. No movimento
inverso, ou seja, no movimento de retrusão, ainda sob assistência dos
elevadores funcionam efetivamente o músculo digástrico e porção
posterior do temporal, (STEENKS & WIJER, 1996).
A
função básica da contração dos músculos pterigóideos laterais
superiores parece ser a de coordenar o retorno de o disco articular de
forma suave a sua posição, posto que, ligado na sua parte posterior às
fibras elásticas da zona bilaminar ou tecido retrodiscal, poderia ser
tracionado abruptamente e posicionado antes do côndilo, estabelecendo
prováveis alterações funcionais. Desta forma, estabelece-se uma complexa
integração entre os componentes musculares e as fibras elásticas.
As DTM e DOF são condições dolorosas caracterizadas por um quadro agudo ou principalmente crônico, abrangendo grande parte da população,
e em sua maioria, mulheres. Musculatura mastigatória, região da ATM e
cervical compõem as estruturas envolvidas; sendo classificadas como de
origem muscular e articular. Dentre os principais sinais e sintomas das
disfunções da ATM, para autores como Favero (1999), Costa et al. (2004),
e Molina et al. (2001), se encontram, dores nos músculos da mastigação
ou na ATM, ruídos articulares, limitação de abertura, retração gengival,
oclusão inadequada, distúrbios auditivos, cefaléias, sensibilidade em
toda musculatura do sistema estomatognático e cervical.
Segundo
Favero (1999) e Stechman Neto et al. (2001), o tratamento de casos de
DTM exige um conhecimento profundo da etiologia do problema. Fatores
estruturais, funcionais e psicológicos parecem estar reunidos,
determinando uma origem multifatorial. O diagnóstico é a chave para o
sucesso do tratamento. É fundamental entender que os pacientes reagem de
formas diferentes às diversas terapias, e o profissional deve adequar o tratamento ao paciente, para se obter os melhores resultados possíveis.
Não
existe um fator etiológico único que possa ser responsabilizado pela
disfunção temporomandibular. A sintomatologia clínica dá a nítida
sensação de que a etiologia desta doença abrange importantes elementos
funcionais, anatômicos e psicossociais.
Em
pacientes com desordens da articulação temporomandibular e/ou dos
músculos crânio-cervico-faciais, do ponto de vista etiológico podemos
classificar os fatores responsáveis em três grandes grupos, só ocorrendo
disfunção quando esses fatores se combinam, são estes:
ETIOLOGIA DA DISFUNÇÃO TEMPOROMANDIBULAR DISFUNÇÃO TEMPOROMANDIBULAR
- * Fatores neuromusculares, parafunção (hábitos lesivos e hiper-pressão na ATM);
- * Fatores anatômicos (oclusais), sobrecarga, patologia articular;
- * Fatores psicológicos, estresse.
Tais fatores associados levam à disfunção craniomandibular ou disfunção temporomandibular, (STEENKS & WIJER, 1996).
CONTRIBUIÇÕES DA POSTURA NAS DISFUNÇÕES DA ATM
As
alterações posturais da cabeça, do pescoço e dos ombros podem ser
fatores etiológicos da disfunção. O crânio esta conectado à coluna pela
articulação atlanto-occipital. O baricentro do crânio esta situado
aproximadamente na cela túrcica, e dessa forma, à frente do fulcro
crânio vertebral. Dessa forma a força da gravidade tenderá a inclinar a
cabeça para frente, mas é contrabalançado pela ação dos músculos
posteriores do pescoço. Quando essa ação fracassa, há perda parcial ou
total da curvatura cervical.
Em
casos extremos é observada inversão da curvatura. No plano frontal um
desnivelamento do ombro é freqüentemente observado, com escoliose
compensatória da coluna cervical. Esses problemas podem induzir
disfunção seja favorecendo a fadiga dos músculos cervicais, aparecimento
das áreas de disparo (trigger points) e indução de dores craniofaciais,
seja determinando um deslocamento do osso hióide e, indiretamente uma
alteração de posição postural da mandíbula, (MONGINI, 1998).
Forças
repetitivas anormais em atividades ocupacionais e atléticas podem levar
a dor e desordem da articulação temporomandibular. Desvios posturais
tais como pronação de um pé, perna curta ou escoliose (curvatura lateral
da coluna) causam assimetria na altura do ombro e inclinação da cabeça
com forças craniovertebrais alteradas.
No
plano sagital, a postura da cabeça para frente produz importantes
alterações nas relações craniovertebrais (aumento ou retificação das
curvaturas fisiológicas). A posição da cabeça para frente é uma
importante anormalidade postural comum que pode ser um resultado de
lombalgia, perda da lordose lombar e cifose torácica.
Segundo
STEENKS & WIJER (1996), a coluna cervical se endireita após
tratamento estomatognático e indicaram a inter-relação próxima entre o
sistema muscular mastigatório e os músculos que suportam a cabeça. Os
músculos cervicais que mantém o balanço da cabeça e os músculos do
sistema estomatognático poderiam ser vistos como um sistema coordenado
no qual a intervenção em qualquer nível trará uma alteração em todo o
sistema.
De acordo com STEENKS & WIJER (1996) postura ideal é dividida em três classes sendo:
- Classe I (posição fisiológica) - Normoclusão – os dentes inferiores devem estar circunscritos pelos dentes superiores, em intercuspidação máxima, os incisivos superiores devem recobrir um terço dos incisivos inferiores (normoclusão).
- Classe II recuo relativo da mandíbula, os molares superiores e inferiores perdem a distância normal de meio dente de defasagem. Dividem-se em dois grupos:
- Classe II divisão I – os incisivos estão orientados para frente, apresentam uma abertura anterior, à qual se associa uma disfunção lingual.
- Classe II divisão II – incisivos estão orientados para trás, com supraoclusão associada. Postura cabeça anteriorizada e ombros protraídos.
- Classe III avanço da mandíbula para frente, posição baixa da língua. Postura militar-cabeça para trás em retração, tórax inflado.
STEENKS
e WIJER (1996) pressupõem que a postura da cabeça e do pescoço e a
oclusão são mutuamente relacionadas. Uma oclusão classe 2 é com
freqüência acompanhada pela má posição anterior da cabeça e esta
relacionada com distúrbios funcionais e mioespasmo dos músculos
craniocervicais. Uma função anormal ou má posição destas partes pode
afetar a função ou posição das outras; por exemplo, uma alteração na
posição da cabeça provocada pelos músculos cervicais altera a posição da
mandíbula.
CATACH
& HAJJAR (1998) sugerem que, a flexão de cabeça para posterior
resulta em considerável afastamento dos dentes e movimento da mandíbula
para distal. Contrariamente, durante a flexão da cabeça para anterior, a
mandíbula apresenta deslizamento para medial e os dentes tendem a uma
máxima oclusão. Foi descrito através de estudos com oclusogramas e
eletromiografia que tanto alterações de posição da cabeça quanto do
corpo tinham efeitos sobre os contatos oclusais.
PRINCIPAIS SINTOMAS RELACIONADOS A DISFUNÇÃO DA ATM:

- Dor articular na ATM;
- Cefaléias;
- Ruídos na ATM (estalidos, rangidos ou clicks unilateral ou bilateral);
- Dificuldade em abrir a boca (dor, incapacidade, contratura, bloqueio, etc);
- Dificuldade em mastigar;
- Alterações posturais (da cabeça, ombro, tronco ou membros e pés);
- Algias (ouvido, musculares, articulares);
- Zumbidos;
- Alterações dentais (desgaste, má-oclusão, etc).
AVALIAÇÃO

Realiza-se a anamnese do paciente, já no exame clínico são usados quatro procedimentos básicos: palpação para identificar a origem anatômica da dor; auscultação da articulação durante os movimentos funcionais para determinar a presença de ruídos articulares; amplitude de movimentos mandibulares; analise da oclusão, (WITZIG & SPAHL, 1999).
Conforme
ALVES et al. (2003), o exame clínico será realizado medindo-se a
movimentação mandibular (movimentos excêntricos e interferências
oclusais), se esses movimentos são simétricos, mensurar a abertura da
boca com uma fita métrica, paquímetro ou régua (medindo dos dentes
superiores até os inferiores), fazer a palpação dos músculos
mastigatórios para verificar se há sintomatologia dolorosa, se há
presença de estalido ou crepitação na região da articulação
temporomandibular, se há dor na musculatura facial e cervical e
verificar se há desgastes dentários.
O
exame passivo da coluna cervical não é recomendado para pacientes com
supostas fraturas ou instabilidade relacionada a doenças inflamatórias
ou tumores. O examinador deve também excluir sinais neurológicos,
(FRICTION et al., 2003).
DIAGNÓSTICO FISIOTERAPÊUTICO
Após
o exame clínico, o diagnóstico pode ser realizado buscando a causa mais
próxima do problema e indicar o tratamento mais adequado. É importante
salientar que há DTMs que são cíclicas e não curáveis devendo apenas
manter o controle dos sintomas, (WITZIG & SPAHL,1999).
Geralmente
existe uma relação comum entre as causas anatômicas da disfunção da
articulação temporomandibular com alguns sintomas que afetam os ouvidos.
Pode haver dor de ouvido e até perda de audição. Esta é a razão pelas
quais muitas pessoas procuram primeiramente um otorrinolaringologista,
antes de consultar um dentista para um possível problema de articulação
temporomandibular, (ROCABADO, 1979; STEENKS & WIJER, 1996).
Quanto
às características da dor crônica, ela costuma ser contínua e leve
localizada e sem irradiação. Quase sempre ocorre seguida de crepitação,
podendo durar cerca de seis meses, ou até mesmo, pelo resto da vida, com
a pessoa geralmente convivendo tranqüilamente com a dor.
Segundo
RIBEIRO (2004), a dor aguda costuma ser contínua localizada diante da
orelha, podendo ser irradiar pela face ou região temporal. Pode ser uma
dor leve, moderada ou incapacitante, onde geralmente percebe-se um ruído
no local, chamado de crepitação. Podem durar algumas horas ou até
meses, e o paciente em alguns casos não consegue abrir a boca, tanto
total quanto parcial, ou pior, não consegue fechá-la (luxação
bilateral). Outros não conseguem mover a mandíbula para os lados e
também não conseguem se alimentar satisfatoriamente, sendo obrigados a
fazer uma dieta líquida.
PALPAÇÃO DA ATM

O
exame da ATM deverá ser feito simultaneamente (lado esquerdo lado
direito) nos estados de repouso e movimento dos músculos mastigatórios
(abertura e fechamento). Quando da realização dos movimentos
mandibulares procurar-se-á analisar a trajetória côndilar. Além da dor
devemos também observar, se ocorrem ruídos e/ou saltos articulares, que
podem ser uni ou bilaterais.
A
palpação também pode ser feita com a introdução de dois dedos no meato
auditivo externo e pressionando-se suavemente para frente, tanto em
estado de repouso como em movimento de abertura e fechamento da boca. A
palpação no meato auditivo externo permite examinar tanto zonas
dolorosas posteriores como movimentos incoordenados do côndilo da
mandíbula, nos movimentos de abertura e fechamento bucal, bem como
presença ou não de ruídos e saltos articulares, (BARROS, 1995).
PALPAÇÃO DO MÚSCULO TEMPORAL

O
músculo temporal deve ser palpado em sua quase totalidade, desde sua
origem até sua inserção ampla, em forma de leque, na fossa do osso
temporal, (BARROS,1995). Os pontos gatilhos neste músculo podem referir
dores do tipo cefaléia, (WITZIG & SPAHL,1999).
PALPAÇÃO DO MÚSCULO MASSETER

Para
palpar o músculo masseter, o terapeuta com os dedos indicador e polegar
em forma de pinça na direção ântero-posterior no nível da zona media do
ventre do músculo intra e extra bucal. E pedido para o paciente cerrar
os dentes enquanto os músculos são palpados de ambos os lados de fora da
boca, (MONGINI, 1998).
A
origem é com freqüência sensível, assim como o ventre, nos pacientes
que sofrem de ausência de dimensão vertical posterior suficiente de
oclusão ou se sofrem de bruxismo ou oclusão forçada crônica. Os pontos
gatilho ativos no masseter podem causar dor no músculo propriamente dito
e restrição de movimento, (WITZIG & SPAHL, 1999).
PALPAÇÃO DO MÚSCULO PTERIGÓIDEO LATERAL
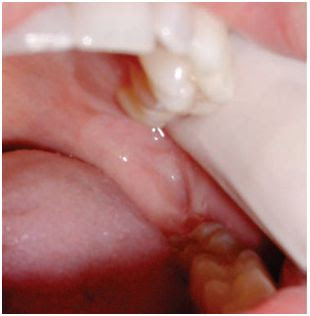
De
todos os músculos mastigadores, o pterigóideo lateral é o que apresenta
a palpação mais difícil. A palpação é feita, inicialmente, pedindo ao
paciente que oclua seus dentes. Em seguida introduz-se a ponta do dedo
indicador de maneira que a polpa do dedo, na sua região superior, toque a
região posterior da tuberosidade, na altura da porção lateral do
processo pterigóide, (BARROS, 1995).
Contudo,
outra explicação possível para a queixa comumente observada em muitos
pacientes com problemas de cefaléia devido à articulação
temporomandibular na região retro ou supra-orbitaria. Elas com
freqüência são erroneamente atribuídas a problemas sinusais, alergias ou
até mesmo ao bode expiatório do diagnóstico: a enxaqueca, (WITZIG &
SPAHL, 1999).
PALPAÇÃO DO MÚSCULO PTERIGÓIDEO MEDIAL

A
palpação se faz por via intrabucal, introduzindo-se o dedo indicador na
região que corresponde à metade do músculo masseter. Se percebermos uma
área dolorosa deveu colocar o dedo indicador da outra mão sob e por
dentro do ângulo mandibular, realizando a palpação muscular nessa área
por via intra e extra bucal. (BARROS, 1995).
Ele
é freqüentemente mais sensível dos músculos elevadores da mastigação. A
ativação do ponto de gatilho no pterigóideo medial pode também originar
dores referidas na língua e na porção posterior da garganta. Isto pode
também resultar em dor referida profunda na região auricular e na
articulação temporomandibular, (WITZIG & SPAHL, 1999).
PALPAÇÃO DOS MÚSCULOS CERVICAIS

A
palpação dos músculos cervicais é particularmente importante, em
especial onde há problemas posturais concomitantes e pontos de disparo,
(MONGINI, 1998).Os occipitais localizam-se na região posterior do
crânio, sobre o osso occipital, acima da margem basal do crânio.
Geralmente sua sintomatologia dolorosa pode estar associada a um quadro
de desordem da articulação temporomandibular ou da relação cabeça-coluna
cervical, (BARROS, 1995).
PALPAÇÃO DO MÚSCULO ESTERNOCLEIDOMASTÓIDEO

A
palpação do músculo deverá ser feita em todo seu trajeto, desde sua
origem até sua inserção. O paciente realiza uma inclinação lateral
esquerda ou direita da cabeça e realizamos a palpação do músculo do lado
contrário, em toda sua extensão, (BARROS, 1995).

Palpa-se
o múscul o trapézio desde sua origem, no processo espinhoso da cervical
até a clavícula, (BARROS, 1995). O músculo é palpado ao longo do
pescoço e no ombro. Esse músculo freqüentemente local de pontos de
disparo, (MONGINI, 1998).
Os
músculos são palpados bilateralmente para tono muscular, alterações
estruturais, dor ou ponto de gatilho. Os pacientes são questionados
sobre o nível de dor ou sobre outros sinais durante a palpação. As
seguintes estruturas ósseas são palpadas: estruturas ósseas do úmero,
articulações acromioclavicular, os processos laterais da primeira
vértebra cervical, processo espinhoso da C-2, articulações
zigapofisiárias, linha nucal do occipúcio, osso hióideo e ângulo
superior da escápula, (FRICTION et al., 2003).
PALPAÇÃO DOS MÚSCULOS DIGASTRICOS ANTERIOR E POSTERIOR

EXAME FUNCIONAL
MOVIMENTOS ATIVOS FLEXÃO E EXTENSÃO DA CABEÇA

Segundo
FRICTION et. al. (2003), a variação total da flexão e extensão na
coluna cervical é de mais ou menos 130o. Pede-se ao paciente para
aproximar o queixo o mais perto possível em direção ao peito (flexão) e
dessa posição para cima em extensão. Durante o movimento de flexão para
extensão, o paciente deve chegar a uma posição ereta; caso contrário o
movimento será bloqueado pela posição de flexão da região
cervicotorácica.
O movimento normal de flexão e extensão da coluna cervical envolve a região de C-0 a T-5. para a flexão e extensão da coluna cervical superior, pede-se ao paciente para contrair o queixo e empurrá-lo em seguida. Essas ações criam um contramovimento na coluna cervical inferior.
* FLEXÃO LATERAL
A lateroflexão é de mais ou menos 450 para cada lado. A lateroflexão não ocorre entre C-1 e C-2. a região do ombro não deve ser elevada durante a lateroflexão, (FRICTION et al., 2003).
O movimento normal de flexão e extensão da coluna cervical envolve a região de C-0 a T-5. para a flexão e extensão da coluna cervical superior, pede-se ao paciente para contrair o queixo e empurrá-lo em seguida. Essas ações criam um contramovimento na coluna cervical inferior.
* FLEXÃO LATERAL
A lateroflexão é de mais ou menos 450 para cada lado. A lateroflexão não ocorre entre C-1 e C-2. a região do ombro não deve ser elevada durante a lateroflexão, (FRICTION et al., 2003).
* ROTAÇÃO

A
rotação da coluna cervical na posição ortostática, neutra é de cerca de
80o a 90o de cada lado. A área cervical superior é avaliada
especificamente na flexão, pedindo-se ao paciente que vire para esquerda
e direita. A rotação na área cervical/cervicotorácica inferior é
realizada na extensão, (FRICTION et al., 2003).
ELEVAÇÃO DO OMBRO

O
paciente move os braços no plano sagital e no plano frontal para cima e
para baixo ao longo do corpo. É observada a coordenação do padrão de
movimento, (FRICTION et al., 2003).
MOVIMENTOS PASSIVOS
MOVIMENTOS PASSIVOS
Com
a coluna cervical em posição terminal dos movimentos ativos, o
examinador aumenta a extensão do movimento, aplicando uma força delicada
até que o limite anatômico seja alcançado. Na abdução e elevação por
anteflexão, o examinador move o braço do paciente por toda a sua
trajetória, (FRICTION et al., 2003).
EXAMES COMPLEMENTARES
EXAMES COMPLEMENTARES
O
valor diagnóstico da imagem depende de uma grande extensão da história e
do exame clínico. Os testes da imagem são úteis para diferentes
distúrbios, em diferentes estágios de uma doença e para diferentes
tecidos. Na presença de uma situação de incerteza diagnóstica, o clínico
pode se sentir obrigado a utilizar imagens da articulação
temporomandibular, (ASCH et al., 2001).
Não
há nenhuma indicação estabelecida para a imagem das desordens
temporomandibulares. Contudo, muitas radiografias e outras formas de
imagem têm sido utilizadas na avaliação dessas desordens. Entre a
variada gama dos exames complementares disponíveis na atualidade, os
mais relevantes com disfunções temporomandibulares são os exames
radiográficos, que dá o diagnóstico sobre más formações, disfunções,
patologias e alterações anatômicas, (ASCH et al., 2001; BARROS, 1995).
Segundo
OKESSON (1992), são usados os seguintes exames: radiografia Panorâmica;
Radiografia Transcraniana; Tomografia Linear ou Planigrafia; Tomografia
Computadorizada; Ressonância Magnética; Eletromiografía; Vibratografia
Computadorizada da articulação temporomandibular ou Sonografía;
Cintilografia Óssea;
Ultra-sonografia.
TRATAMENTOS FISIOTERAPÊUTICOS
TRATAMENTOS FISIOTERAPÊUTICOS
A
fisioterapia tornou-se parte integral da abordagem interdisciplinar
advogada no tratamento da dor e da disfunção associadas com a desordem
temporomandibular e outras condições de dor orofacial, (FRICTION et al.,
2003).
Segundo
ALVES et al., (2003), a fisioterapia tem como objetivo evitar a
cirurgia, reposicionar a mandíbula ao crânio para melhorar a função,
minimizar a dor muscular, melhorar a amplitude de movimento, melhorar a
postura, reeducar o paciente em relação ao posicionamento correto da
mandíbula, reduzir a inflamação, reduzir a carga na articulação
temporomandibular e fortalecer o sistema músculo-esquelético.
Para esse tratamento inicial a utilização de procedimentos fisioterapêuticos é essencial. Podemos agir nessa musculatura com manobras de relaxamento e reeducação postural que promoverão grande melhora na sintomatologia, principalmente nas crises dolorosas, (BARROS & RODE, 1995).
Para esse tratamento inicial a utilização de procedimentos fisioterapêuticos é essencial. Podemos agir nessa musculatura com manobras de relaxamento e reeducação postural que promoverão grande melhora na sintomatologia, principalmente nas crises dolorosas, (BARROS & RODE, 1995).
A
primeira medida fisioterapêutica consiste na educação do paciente a
respeito da natureza do seu problema e da maneira para reduzir os
sintomas, diminuindo a intensidade da atividade dos seus músculos
mastigatórios. Após a utilização de determinados recursos
fisioterapêuticos para reduzir ou eliminar a dor são ensinados ao
paciente os exercícios para o relaxamento que deverão ser
supervisionados pelo fisioterapeuta e que deverão ser realizados
periodicamente, (ALVES et al., 2003).
Os EXERCICÍOS TERAPEUTICOS INCLUEM:
· Exercícios de variação de movimento para melhorar a mobilidade por meio de alongamento das estruturas de tecido mole como músculo ou cápsula articular.
· Exercícios de variação de movimento para melhorar a mobilidade por meio de alongamento das estruturas de tecido mole como músculo ou cápsula articular.


Exercícios isométricos para fortalecer os músculos e melhorar a coordenação.
· Exercícios repetitivos para melhorar a biomecânica da articulação e da função muscular.
· Exercícios repetitivos para melhorar a biomecânica da articulação e da função muscular.

· Exercícios posturais para reduzir o esforço muscular e articular.
· Exercícios de alongamento para aumentar a variação de movimento articular e alongar o tecido mole, (FRICTION et al., 2003).
· Exercícios de alongamento para aumentar a variação de movimento articular e alongar o tecido mole, (FRICTION et al., 2003).

EXERCICIOS DE CONTRAÇÃO ISOMÉTRICA
Técnicas de mobilização articular também podem ser realizadas, segundo indicações. Todas as mobilizações serão repetidas 6 vezes.
Técnicas de mobilização articular também podem ser realizadas, segundo indicações. Todas as mobilizações serão repetidas 6 vezes.
Fazer
o exercício alternadamente contra a resistência oposta à abertura, ao
fechamento, à excursão lateral com a mandíbula com abertura leve de mais
ou menos 2 cm e a protrusão ,aumentam o fluxo sangüíneo dos músculos e a
consciência do paciente em relação à musculatura (propriocepção).
Da discussão precedente, fica claro que a fisioterapia pode aumentar o instrumental terapêutico do dentista, em certos distúrbios dolorosos e disfuncionais do sistema mastigatório, (CARLSSON, 1991).
EXERCICIOS DE CONTRAÇÃO ISOTONICA
TESSITORE (1995) sugeriu que pacientes com alterações oclusais devem receber terapia direcionada não apenas à face, mas à cintura escapular como um todo.
Concluímos
que o paciente com disfunção temporomandibular deve ser avaliado por
uma equipe interdisciplinar e ser tratado pela combinação de
equipamentos e técnicas especiais.Este levantamento bibliográfico aponta
que todos os trabalhos e estudos pesquisados indicam a relação entre as
Desordens Temporomandibulares e as alterações posturais, sugerindo que
uma podem ser o fator etiológico ou conseqüência da outra e vice-versa.
Comprova também que o fisioterapeuta pode intervir não só diretamente no
tratamento das Disfunções Temporomandibulares, mas também
indiretamente, através do trabalho de reeducação e reestruturação da
postura.
REFERÊNCIAS
ALVES, A. et al. Articulação Temporomandibular. Disponível em: http://www.wgate.com.br/fisioweb.
FUZARO, J.V. da S. ATM e Fisioterapia uma Revisão. Disponível em: http://www.wgate.com.br/fisioweb.
WRIHT, E. F. Manual of Temporomandibular Disorders. Blackwell Munksgaard: 2005.
O
exercício de abrir repetitivamente a boca, com a língua acoplada ao
"céu da boca", serve para treinar os músculos e melhorar a nutrição das
estruturas articulares e ao mesmo tempo controlar o grau de abertura.
Esse exercício é capaz de prevenir as conseqüências nocivas da
imobilidade e promover o relaxamento dos músculos mastigatórios,
(OKESSON, 1992).
Da discussão precedente, fica claro que a fisioterapia pode aumentar o instrumental terapêutico do dentista, em certos distúrbios dolorosos e disfuncionais do sistema mastigatório, (CARLSSON, 1991).
EXERCICIOS DE CONTRAÇÃO ISOTONICA
Abaixamento
e Elevação mandibular; Lateralidade; Protusão; Retrusão. Todos estes
movimentos podem ser realizados de forma ativa ou contra resistida se o
objetivo for fortalecimento muscular (em uma segunda fase de
tratamento), podem ser desenvolvidos com a ajuda de uma resistência
manual, com artefatos como, por exemplo, o hiperbolóide, etc, (OKESSON,
1992).
Crioterapia
Essas
fibras A beta soltam colaterais que vão para as células noceptoras das
fibras A delta e C das laminas do corno posterior. Acredita-se que os
impulsos desses mecanorreceptores reduzem efetivamente a excitabilidade
das células nociceptoras aos estímulos geradores de dor; a isso
denominamos inibição pré-sináptica ou segmentar, (LOW & REED, 2001).
Desse modo os impulsos elétricos que estimulam essas fibras mecanorreceptoras A beta são efetivos na redução da percepção de dor. Portanto, a TENS de baixa intensidade, mas com alta freqüência perceptível (100 – 200 Hz) é apropriada e efetiva, (LOW & REED, 2001).
Na dor aguda a freqüência é usada alta de 80 a 100 Hz. Na dor crônica usar baixa freqüência 150 a 200Hz, (KITCHEN, 1998).
A
utilização da crioterapia (gelo), numa fase aguda, talvez traga muitas
controvérsias, devido à proximidade da articulação temporomandibular com
o meato acústico externo. Seguindo-se com cautela não existe nenhum
impecilho para que se utilize desta técnica. Geralmente o gelo é
aplicado na região dolorosa de cinco a sete minutos e em movimentos
circulares, (KITCHEN, 1998).
Cinesioterapia
O
tratamento cinesioterápico tem por finalidade alongar, fortalecer,
promover propriocepção e coordenação. Os exercícios de contra
resistência são indicados para contratura muscular e deslocamento de
disco com redução nos estágios iniciais, em particular quando é
produzido por hábitos de bruxismo. Os pacientes realizam breves
movimentos de abertura a partir da posição postural, enquanto uma
resistência é exercida, com o punho ou a palma da mão, a força excessiva
não é necessária.
O
exercício pode durar por alguns segundos e deve ser repetido várias
vezes, em alternância, com breves períodos de relaxamento. Esse
exercício é baseado no princípio de que a contração severa de um grupo
muscular pode induzir relaxamento dos músculos antagonistas. Deve ser
enfatizado que, se corretamente realizado, esse exercício pode ser
benéfico para função articular (algumas vezes, isso pode levar a uma
melhora do estalido), (MONGINI, 1998; CARLSSON, 1991).
A
utilização da crioterapia (gelo), numa fase aguda, talvez traga muitas
controvérsias, devido à proximidade da articulação temporomandibular com
o meato acústico externo. Seguindo-se com cautela não existe nenhum
impecilho para que se utilize desta técnica. Geralmente o gelo é
aplicado na região dolorosa de cinco a sete minutos e em movimentos
circulares, (KITCHEN, 1998).
Estimulação Elétrica Nervosa Transcutânea (TENS)
É uma corrente de baixa freqüência. O desenvolvimento da estimulação nervosa elétrica transcutânea (TENS) constitui a teoria da comporta para explicar o controle e modulação da dor, (KITCHEN, 1998).
A essência é que a percepção da dor é regulada por uma “comporta” que pode ser aberta ou fechada por meio de outros impulsos provenientes dos nervos periféricos ou do sistema nervoso central, desse modo aumentando ou diminuindo a dor percebida. Alguns mecanorreceptores de baixo limiar da pele e outras partes sobem sem fazer sinapse até as colunas posteriores da medula espinhal.
Estimulação Elétrica Nervosa Transcutânea (TENS)
É uma corrente de baixa freqüência. O desenvolvimento da estimulação nervosa elétrica transcutânea (TENS) constitui a teoria da comporta para explicar o controle e modulação da dor, (KITCHEN, 1998).
A essência é que a percepção da dor é regulada por uma “comporta” que pode ser aberta ou fechada por meio de outros impulsos provenientes dos nervos periféricos ou do sistema nervoso central, desse modo aumentando ou diminuindo a dor percebida. Alguns mecanorreceptores de baixo limiar da pele e outras partes sobem sem fazer sinapse até as colunas posteriores da medula espinhal.
Desse modo os impulsos elétricos que estimulam essas fibras mecanorreceptoras A beta são efetivos na redução da percepção de dor. Portanto, a TENS de baixa intensidade, mas com alta freqüência perceptível (100 – 200 Hz) é apropriada e efetiva, (LOW & REED, 2001).
Na dor aguda a freqüência é usada alta de 80 a 100 Hz. Na dor crônica usar baixa freqüência 150 a 200Hz, (KITCHEN, 1998).
Laser
Os
efeitos terapêuticos são analgésico, efeito antiinflamatório, efeito
antiedematoso e efeito cicatrizante. Ele é usado na dor aguda, na dor
crônica e em edemas. A aplicação do Laser na articulação
temporomandibular é feita no músculo temporal, no côndilo, região
retroauricular, no ângulo da mandíbula, e região do pescoço,
(OLIVEIRA& WOLTMANN ,2005).
Ultra-som Terapêutico
Ultra-som Terapêutico
A
energia ultra-sonora descreve qualquer vibração a uma freqüência acima
da faixa de som, mas na fisioterapia são mais comumente usadas as
freqüências de poucos mega hertz: várias freqüências diferentes são
empregadas na faixa de 0,5 a 5 MHz. (LOW & REED, 2001).
O
aquecimento controlado pode produzir efeitos desejáveis, que são:
alívio da dor, diminuição da rigidez articular, aumento do fluxo
sanguíneo, reduzir espasmo muscular e promover processos de
cicatrização, (KITCHEN, 1998; LOW & REED, 2001).
TRABALHO POSTURAL NAS DTMs
TRABALHO POSTURAL NAS DTMs
É
baseado na reeducação postural global, através de: Exercícios ativos
excêntricos, nos quais temos ao mesmo tempo, aumento de tensão e
realização do movimento de alongamento voluntário do músculo. Esse tipo
de exercício é o que mais rapidamente estimula adição de sarcômeros em
série produzindo alongamento, hipertrofia muscular e remodelação do
tecido conjuntivo; Tais exercícios contemplam a demanda do corpo no que
diz respeito á reeducação postural, pois a tendência da nossa
musculatura antigravitacional é de encurtar, perder flexibilidade;
Os
exercícios são realizados à luz da noção da globalidade, que se traduz
na organização das cadeias musculares/miofasciais, onde se pretende não
permitir nenhuma compensação durante a postura de alongamento; A
respiração é chave nesse processo, sendo trabalhada junto com a postura
de alongamento, (SOUCHARD, 1996).
Segundo BIENFAIT (1999), em termos de reeducação, o homem deve ser visto de forma global, e globalidade significa analisar o sujeito como um todo. Seja qual for e onde estiver instalada a desordeme conclui que há uma grande relação entre disfunções da ATM e alterações posturais, e ainda, que o tratamento fisioterapêutico é de extrema importância na equipe multidisciplinar, considerando o indivíduo globalmente.
ARAGÃO (1988) comprovou em suas experiências que alterações posturais levam a alterações oclusais e vice-versa. Seus resultados sugerem ser possível melhorar a postura corporal global através de correções ortopédicas e da correção funcional.
ROCABADO et al. (1979), propôs que a terapia com pacientes portadores de alterações oclusais deve propiciar alongamento e fortalecimento da musculatura corporal.
Segundo BIENFAIT (1999), em termos de reeducação, o homem deve ser visto de forma global, e globalidade significa analisar o sujeito como um todo. Seja qual for e onde estiver instalada a desordeme conclui que há uma grande relação entre disfunções da ATM e alterações posturais, e ainda, que o tratamento fisioterapêutico é de extrema importância na equipe multidisciplinar, considerando o indivíduo globalmente.
ARAGÃO (1988) comprovou em suas experiências que alterações posturais levam a alterações oclusais e vice-versa. Seus resultados sugerem ser possível melhorar a postura corporal global através de correções ortopédicas e da correção funcional.
ROCABADO et al. (1979), propôs que a terapia com pacientes portadores de alterações oclusais deve propiciar alongamento e fortalecimento da musculatura corporal.
TESSITORE (1995) sugeriu que pacientes com alterações oclusais devem receber terapia direcionada não apenas à face, mas à cintura escapular como um todo.
Segundo
BRICOT (1999), corrigir a postura, lutar contra o ato de apertar os
dentes, os microgalvanismos são os pontos fundamentais para a obtenção
do sucesso de um tratamento crânio-mandibular. O profissional
responsável pelo tratamento da oclusão deve conhecer perfeitamente a
posturologia, pois a troca de maus procedimentos acontece nos dois
sentidos: os distúrbios da oclusão descompensam o sistema tônico
postural e os distúrbios posturais desequilibram o sistema
estomatognático e são um obstáculo à sua correção.
A
posturologia permite em todos os casos, a obtenção de resultados mais
rápidos evitando perturbações freqüentemente desastrosas para o sistema
postural. Aprender a administrar o estresse é igualmente um ponto
importante da terapêutica: o paciente deve aprender a relaxar seu queixo
principalmente antes de dormir e diversas técnicas podem ser
utilizadas.
CONCLUSÃO
Segundo
os autores citados nesta revisão de literatura, há um consenso entre
eles, que a etiologia das desordens têmporomandibulares é multifatorial.
A desordem temporomandibular pode ter seu fator descendente ou
ascendente. A desordem leva a diversas sintomatologias, como dor
orofacial e cervical e alterações posturais. Uma desordem de fator
descendente leva a uma alteração postural, assim como, uma alteração
postural leva a uma desordem da articulação temporomandibular.
Todos
os equipamentos e técnicas utilizadas, em especial os
fisioterapêuticos, se bem aplicados, podem trazer alívio nas condições
sintomatológicas do paciente e restabelecer a função normal da
articulação temporomandibular.
Estudos
clínicos têm identificado que a coluna cervical pode ser uma fonte de
dor e disfunção na área orofacial, e pacientes com disfunção
temporomandibular freqüentemente apresentam sinas e sintomas
relacionados às desordens da coluna cervical. Clinicamente, o perfil de
sintomas da síndrome cervical superior e da disfunção temporomandibular
se sobrepõe em alguma extensão. Não há conceito de que a dor de cabeça e
na face pode se originar no pescoço, ou sobre a freqüência e o tipo de
doenças ou desordens de pescoço que podem causar dor no sistema
temporomandibular.
Nosso
objetivo principal é sermos capazes de indicar tratamentos específicos
para os vários grupos de disfunção temporomandibular. Apesar de se
afirmar que o enfoque de equipe interdicisplinar e quais casos têm
resultado de tratamento similar com enfoque diferenciado.É preciso mais
pesquisa para determinar o valor e o prognóstico da fisioterapia para as
queixas de pescoço e ombro em diferentes subgrupos de diagnósticos da
disfunção temporomandibular.
REFERÊNCIAS
ALVES, A. et al. Articulação Temporomandibular. Disponível em: http://www.wgate.com.br/fisioweb.
FUZARO, J.V. da S. ATM e Fisioterapia uma Revisão. Disponível em: http://www.wgate.com.br/fisioweb.
WRIHT, E. F. Manual of Temporomandibular Disorders. Blackwell Munksgaard: 2005.

Nenhum comentário:
Postar um comentário